Douleurs neuropathique et kinésithérapie
CranienLes douleurs neuropathiques sont initiées ou causées par une lésion ou un dysfonctionnement du système nerveux.
Elles peuvent être :
– d’origine centrale, en rapport avec :
- un syndrome thalamique, ou encore un syndrome épaule-main post-AVC ;
- une lésion médullaire traumatique ou d’origine dégénérative (myélopathie cervicarthrosique) ;
- une syringomyélie, une sclérose en plaques, ou encore une maladie de Parkinson ;
– des douleurs neuropathiques d’origine périphérique en rapport avec :
- une polyneuropathie d’origine alcoolique ou infectieuse (syndrome de Guillain-Barré), ou métabolique (diabète) ;
- une compression plexique, radiculaire ou tronculaire (névralgie cervico-brachiale, lombo-radiculalgie, syndrome canalaire), un syndrome des loges ;
- un syndrome douloureux régional complexe (SDRC) de type II ;
- une algohallucinose après amputation ;
Certains patients présentent des douleurs neuropathiques comme une hyperalgésie secondaire après une chirurgie.
Des entités particulières où les douleurs ne résultent pas à priori pas d’une lésion nerveuse évidente, mais possiblement d’un dysfonctionnement d’origine centrale des contrôles modulateurs de la douleur :
– le syndrome douloureux régional complexe de type I ;
– la fibromyalgie.
Les situations sont donc très variées. C’est la mise en évidence des caractéristiques neuropathiques de la douleur qui permet d’instaurer un traitement médicamenteux et physique adapté.
L’évaluation des patients présentant des douleurs neuropathiques et potentiellement intriquées avec d’autres douleurs est réalisée lors d’un examen clinique préprogrammé.
L’interrogatoire [5, 6] recherche des douleurs spontanées continues superficielles (comme une brûlure) ou profondes décrites par le patient comme des sensations d’étau, de crampes, de broiement ou d’engourdissement. Ces douleurs spontanées peuvent prendre des aspects paroxystiques,comme une décharge électrique. Elles peuvent être provoquées par certains mouvements ou par certains stimuli.
L’intensité des douleurs est cotée par l’échelle numérique simple (complétée par une échelle verbale simple ou d’autres outils pour des patients non communicants).
Classiquement, les douleurs neuropathiques augmentent à la fatigue, en fin de journée et dans la première partie de la nuit. Le questionnaire DN4 (tab. I) est un outil d’évaluation facile à utiliser et qui permet de valider devant le patient l’existence de sa symptomatologie.
|
Tableau I |
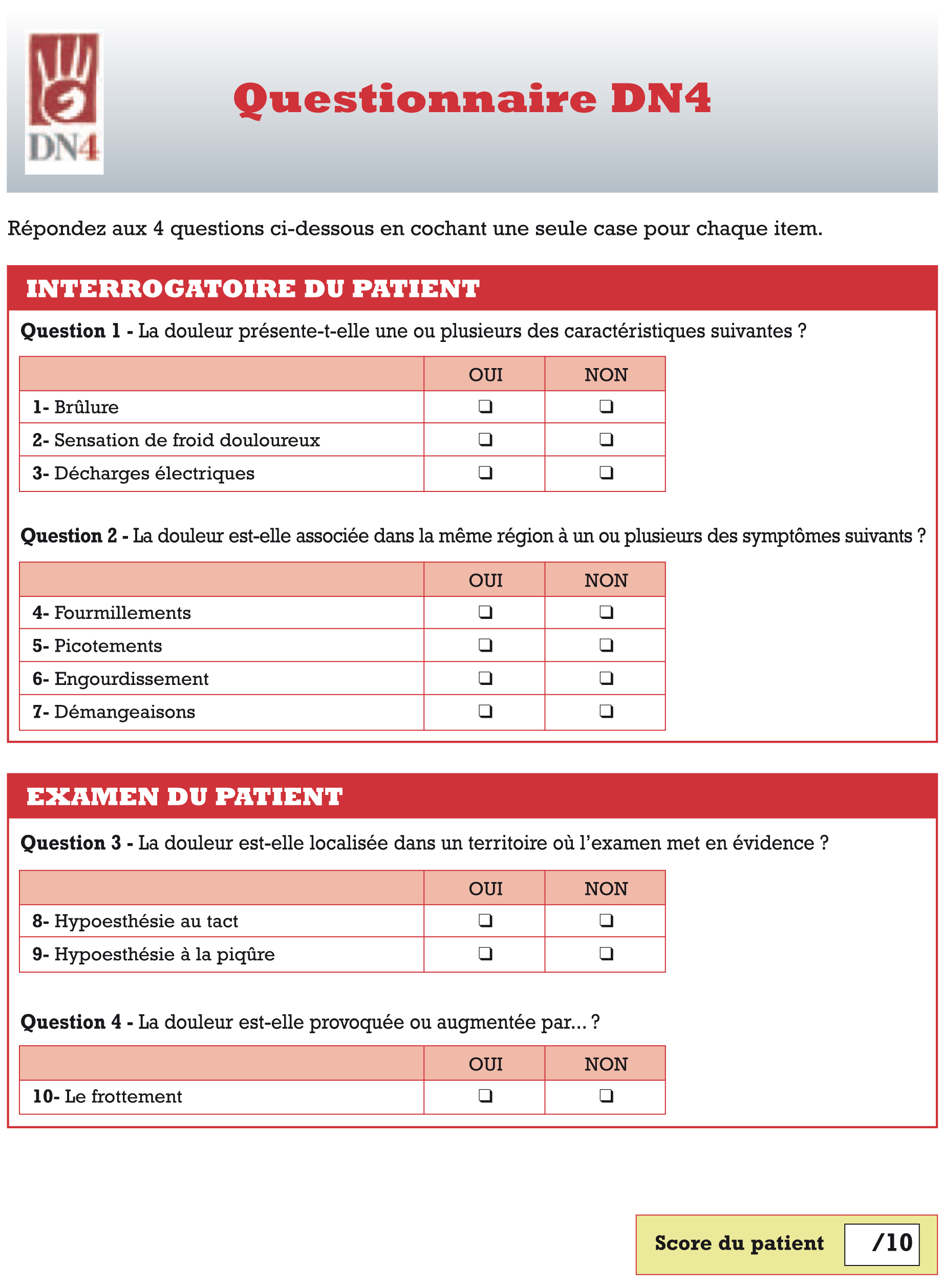 |
L’examen clinique recherche une zone d’insensibilité totale ou partielle ou au contraire une zone trop sensible (le simple toucher de la peau peut faire très mal !).
Les douleurs d’origine centrale sont bilatérales dans les atteintes médullaires et touchent un hémicorps dans les atteintes cérébrales si la lésion est unilatérale. La localisation de ces dernières peut être mal systématisée et atteindre un seul membre ou plus volontiers les extrémités (mains/pieds).
L’évaluation comporte nécessairement un bilan complet (état général, fatigue, trouble du sommeil, perte de poids, examen des articulations, nerveux) et le retentissement des douleurs sur la qualité de vie.
L’évaluation des douleurs neuropathiques peut être rendue difficile par la présence concomitante d’un contexte chirurgical douloureux, par l’absence d’une systématisation des troubles sensitifs ou par la présence de troubles cognitifs associés.
Le diagnostic est posé secondairement à un interrogatoire bien mené, un examen clinique et la réalisation du test DN4 (cf. tab. I-Signes cliniques et symptômes).
Au terme de l’évaluation, les attentes du patient sont écoutées : demande de guérison, demande de soulagement. Des objectifs réalistes sont ensuite fixés avec lui :
- analgésie partielle ou totale, temporaire ou permanente, quand cela paraît possible ;
- réduction de la douleur au seuil de tolérance ;
- apprentissage de la gestion de ce seuil de tolérance dans les activités de la vie quotidienne ;
- prise de conscience des changements induits par la meilleure tolérance de la douleur.
Un traitement médical spécifique est donné par un médecin spécialisé soit en neurologie, soit en rééducation, soit dans les douleurs, ainsi que des séances de kinésithérapie. Cette prise en charge est longue se déroule sur plusieurs mois.
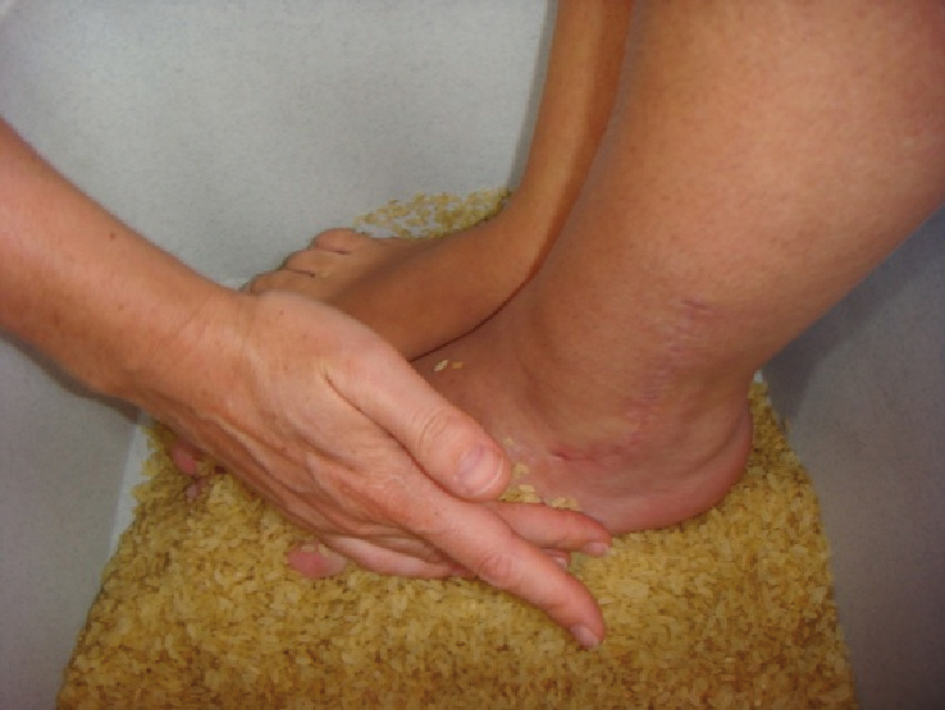
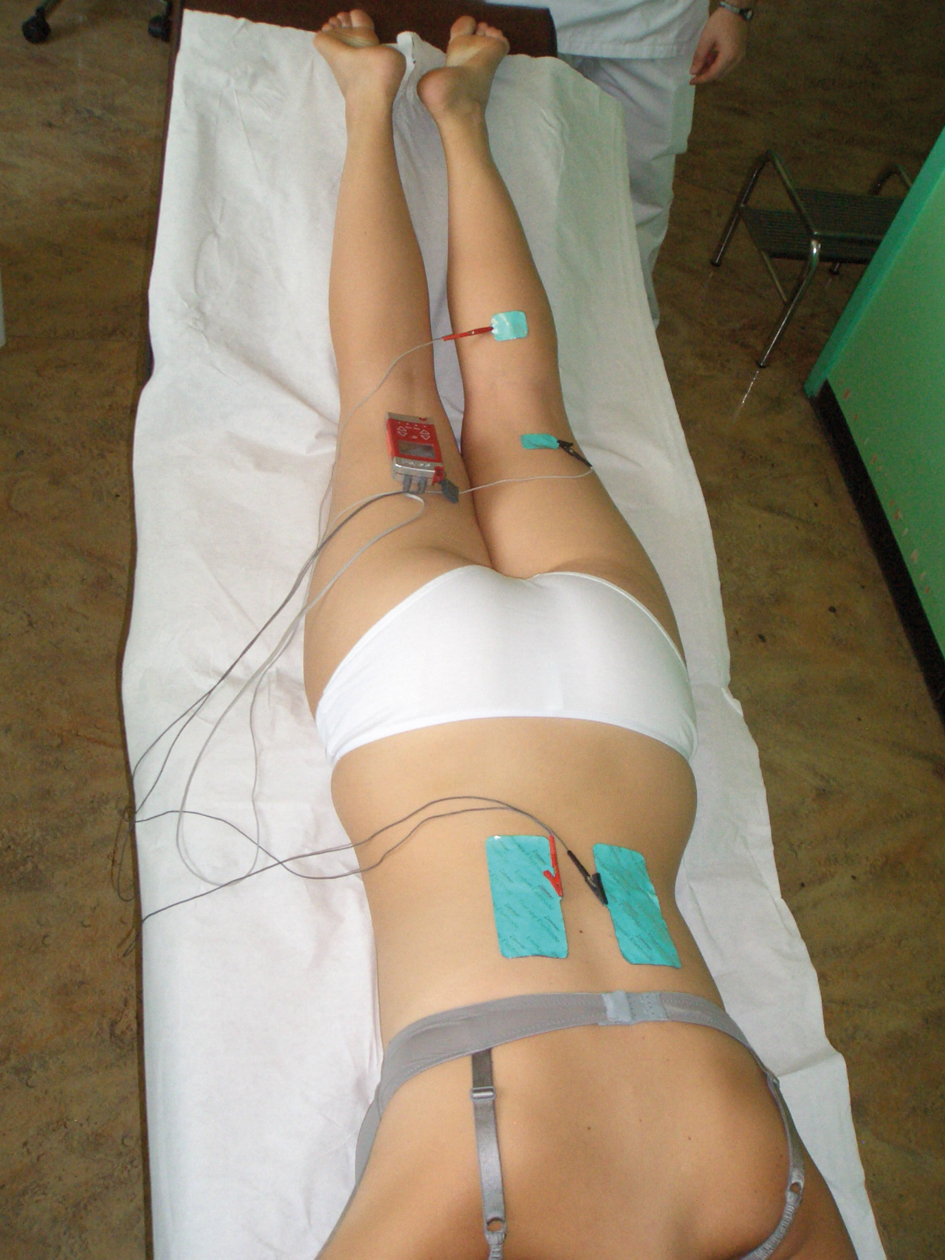
Votre kinésithérapeute va vous proposer des techniques pour calmer la douleur telles que des applications de froid, des techniques de désensitization (fig. 1), de l’électrothérapie (TENS) (fig. 2). De la relaxation et de l’hypnose peuvent compléter ce traitement.
 |
 |
|
Figure 1 |
Figure 2 |
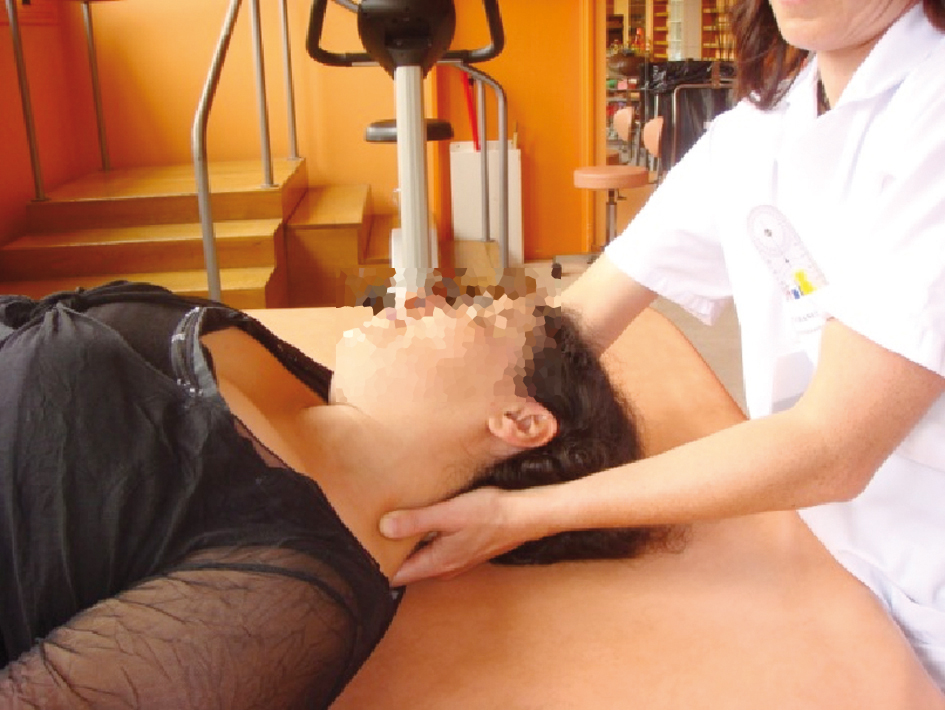
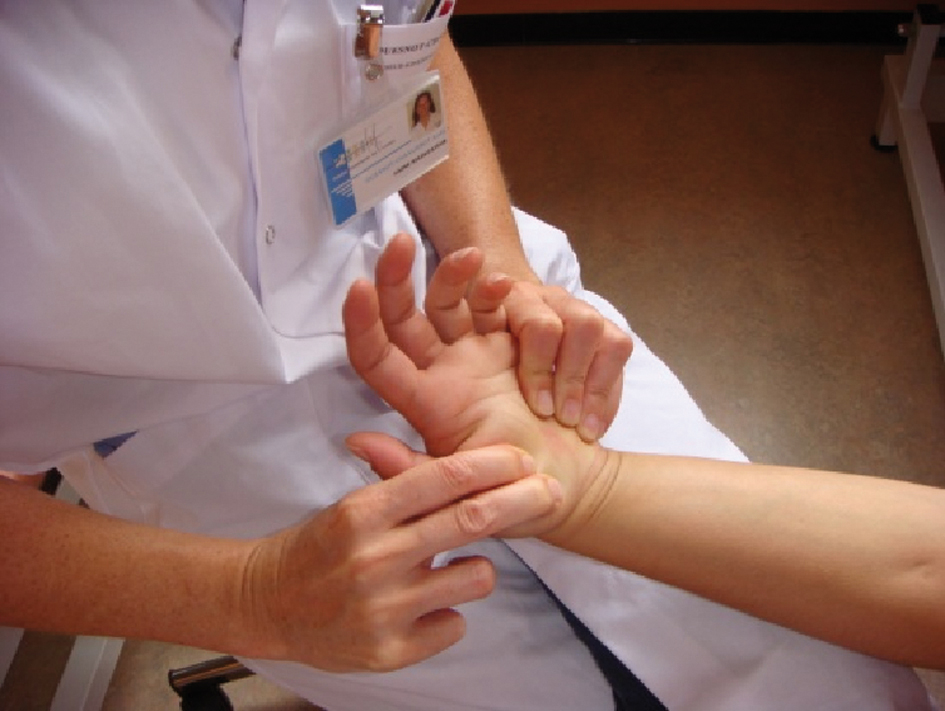
Également, des techniques de massage, mobilisations articulaires ou mobilisations nerveuses sont pratiquées (fig. 3 et 4), associées à un reconditionnement et à un réentraînement à l’effort (fig. 5 et 6).
 |
 |
|
Figures 3 et 4 |
|
 |
 |
|
Figures 5 et 6 |
|
Votre kinésithérapeute va revoir avec vous ou vous apprendre des notions d’ergonomie adaptée à vos activités de la vie quotidienne ou professionnelle, et va, avec vous, trouver les techniques que vous pourrez utiliser seul(e) pour calmer vos douleurs.
